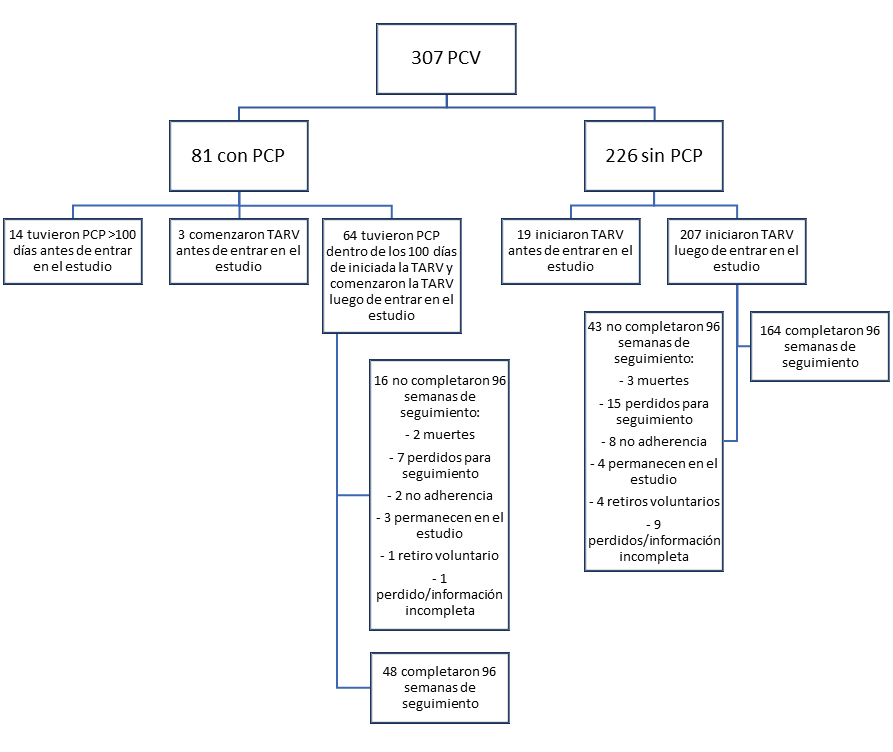
La neumonía por Pneumocystis jirovecii (PCP) es una de las infecciones más frecuentes en la población con VIH. Antes de que la terapia antirretroviral (TARV) se volviera habitual, la mortalidad por PCP era excepcionalmente alta si conducía a falla respiratoria, con una mortalidad intrahospitalaria de 80%. Con el advenimiento de la TARV, las tasas de mortalidad intrahospitalaria han disminuido a aproximadamente 10%.
Un nuevo estudio realizado en Maryland, Estados Unidos, investigó la evolución a largo plazo de los pacientes que tuvieron infección por PCP en la era de la TARV. La sobrevida global fue similar a la de los pacientes sin PCP, pero en los pacientes afectados se observó con mayor frecuencia patología pulmonar restrictiva y peor función pulmonar. Se encontraron imágenes de bronquiectasias (13%), opacidades en vidrio esmerilado persistentes (29%) y linfadenopatías mediastinales o hiliares (27%), algunas de las cuales podrían atribuirse a otras infecciones pulmonares o a sarcoma de Kaposi. En los casos de PCP confirmado, la función pulmonar (FEV1, CVF, CPT y CV) estuvo reducida durante meses luego de la recuperación.
La PCP también puede aumentar el riesgo de enfermedad incidental por citomegalovirus por el tratamiento con corticosteroides. Estos hallazgos sugieren que la PCP y su tratamiento pueden contribuir a la mortalidad a largo plazo de los pacientes con VIH (PCV), aun en la era de la TARV.
Este estudio ha demostrado que una historia de PCP en PCV que reciben TARV se asoció con anomalías en la TAC y en las pruebas de función pulmonar pero no con un deterioro de la reconstitución inmune o un riesgo aumentado de mortalidad.